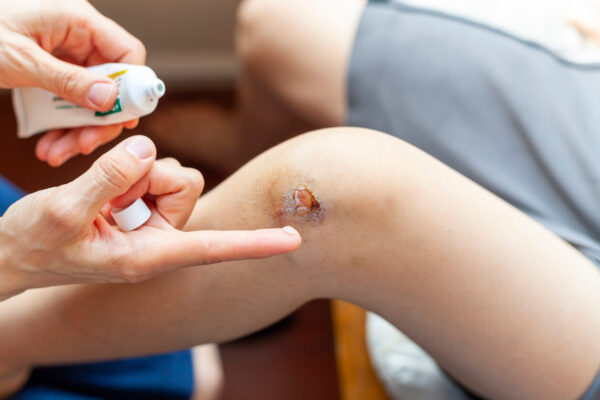
En la actualidad, la aplicación de pomadas o soluciones antibióticas para el manejo de las heridas más complejas o de evolución torpe continúa siendo un tema controvertido ya que cada vez más, la evidencia actual y con ello las guías de práctica clínica recomiendan reducir o restringir su uso a contextos o situaciones muy específicas.
En contraposición vamos a encontrar otras alternativas basadas en el uso de antisépticos, apósitos avanzados u otras medidas generales de uso habitual en el abordaje de las heridas.
Mediante la entrada de hoy pretendemos apoyarnos en la evidencia para impulsar la restricción del uso de antibióticos por vía tópica en heridas con el objetivo de plantear alternativas para un manejo seguro y más eficaz de las mismas.
EFICACIA LIMITADA EN HERIDAS CRÓNICAS O AGUDAS

Cuando hacemos una revisión sistemática sobre el tema que planteamos hoy podemos observar cómo queda demostrado que los antibióticos tópicos no aceleran la cicatrización en heridas crónicas, como pueden ser las úlceras venosas o las generadas por presión.
En una publicación del 2016 (Cochrane) se concluye que al tratarse heridas con preparaciones como mupirocina o ácido fusídico no se encontraron diferencias importantes en la reducción de infecciones o en el tiempo de cicatrización cuando las comparaban con algún tipo de placebo.
De la misma manera, en heridas agudas limpias como pueden ser las causadas por biopsias o actos de cirugía menor tampoco se encontraron diferencias significativas en cuanto a la prevención de infecciones, pudiendo incluso interferir en la cicatrización, retrasando la reparación tisular.
La evidencia científica, por tanto, sugiere que seamos cautos en el uso rutinario de pomadas o soluciones antibióticas, especialmente en heridas no complicadas, para poder evitar los siguientes riesgos:
-Resistencia bacteriana: El uso indiscriminado de antibióticos, incluso a nivel tópico, contribuye al desarrollo de resistencia bacteriana. Por lo que, con el tiempo, estos medicamentos pueden volverse ineficaces, tanto a nivel local como sistémico, complicando futuros tratamientos.
-Reacciones alérgicas y/o dermatitis de contacto: Muchos pacientes desarrollan reacciones alérgicas o dermatitis de contacto debido a los componentes de las pomadas antibióticas, como la neomicina o la bacitracina. Esta reacción puede confundirse con una infección, retrasando el tratamiento adecuado o empeorando las características de la piel perilesional.
-Eficacia limitada en heridas complejas: En heridas profundas o con signos claros de infección sistémica, la acción superficial de una pomada antibiótica es insuficiente. En estos casos, se requiere un abordaje sistémico con antibióticos orales o intravenosos, según la gravedad.
-Falsa sensación de seguridad: El uso de pomadas antibióticas puede dar la impresión de que la herida está “protegida”, lo que a veces lleva a descuidar la vigilancia y la higiene, aumentando el riesgo de complicaciones.
-Retraso en la cicatrización: Algunos estudios sugieren que ciertos componentes de las pomadas antibióticas pueden incluso interferir con el proceso natural de cicatrización de la herida.
¿CUÁNDO ESTARÍAN INDICADOS EL USO DE POMADAS O CREMAS ANTIBIÓTICAS?

Si bien la evidencia defiende que seamos conservadores con el uso rutinario de pomadas antibióticas, existen situaciones específicas donde su aplicación podría considerarse como la opción más recomendable, destacando las siguientes:
–Tratamiento de infecciones cutáneas superficiales y localizadas: En el manejo de infecciones bacterianas primarias de la piel, como el impétigo no complicado, foliculitis o heridas con colonización crítica en áreas pequeñas, y siempre por periodos cortos (5-10 días), un antibiótico tópico específico para el agente etiológico identificado puede ser la opción más apropiada. La elección del antibiótico debe ser evaluada de forma individualizada, preferentemente con base en cultivo y antibiograma, y priorizando la vía sistémica en infecciones profundas.
– Profilaxis antibiótica tópica en circunstancias clínicas muy concretas: En situaciones excepcionales y tras una exhaustiva evaluación individual del riesgo-beneficio, podría plantearse la profilaxis antibiótica tópica en heridas con un riesgo extremadamente elevado de infección donde otras medidas preventivas puedan considerarse insuficientes. Esta práctica debe de estar muy justificada, por factores de riesgo específicos del paciente y la herida (por ejemplo, ciertas localizaciones anatómicas, tipos de heridas contaminadas en entornos específicos), y siempre bajo una estricta supervisión. Es fundamental tener muy presente que esta práctica no debe ser una práctica habitual.
ALTERNATIVAS EFICACES BASADAS EN EVIDENCIA
-Limpieza adecuada: La primera recomendación del cuidado de heridas es una limpieza suave pero exhaustiva con solución salina fisiológica o agua estéril. Con ello eliminamos detritus, bacterias y exudado, creando un ambiente limpio para la cicatrización.
-Mantenimiento de un ambiente húmedo optimo: Los apósitos actuales, como los hidrocoloides, hidrogeles, espumas y alginatos, ayudan a mantener un ambiente húmedo en la herida, favoreciendo la migración celular, la angiogénesis y la autolisis, procesos esenciales para la cicatrización.
-Apósitos antimicrobianos no antibióticos: Existen apósitos que aportan productos efectivos como la plata, la polihexanida (PHMB) o el yodo, ofreciendo una acción antimicrobiana de amplio espectro sin el riesgo de generar resistencia bacteriana. Estos apósitos pueden ser la mejor opción en heridas con riesgo de infección o con signos de colonización crítica.
-Terapia de presión negativa (TPN): En heridas complejas o de difícil cicatrización, la TPN puede promover la granulación, reducir el edema y mejorar el control de la infección.
Nuestra práctica debe basarse en la mejor evidencia disponible. Si bien las pomadas antibióticas las hemos estado utilizando por costumbre, la evidencia actual nos recomienda ser cautelosos con su uso rutinario en heridas no complicadas. Priorizar la limpieza adecuada, el mantenimiento de un ambiente húmedo óptimo y considerar alternativas antimicrobianas no antibióticas son estrategias más seguras y eficaces en la mayoría de los casos.
La clave reside en una evaluación individualizada de cada herida, considerando el riesgo de infección, las características del paciente y la evidencia científica más reciente para tomar las mejores decisiones que promuevan la cicatrización y minimicen los riesgos asociados al uso indiscriminado de antibióticos tópicos.
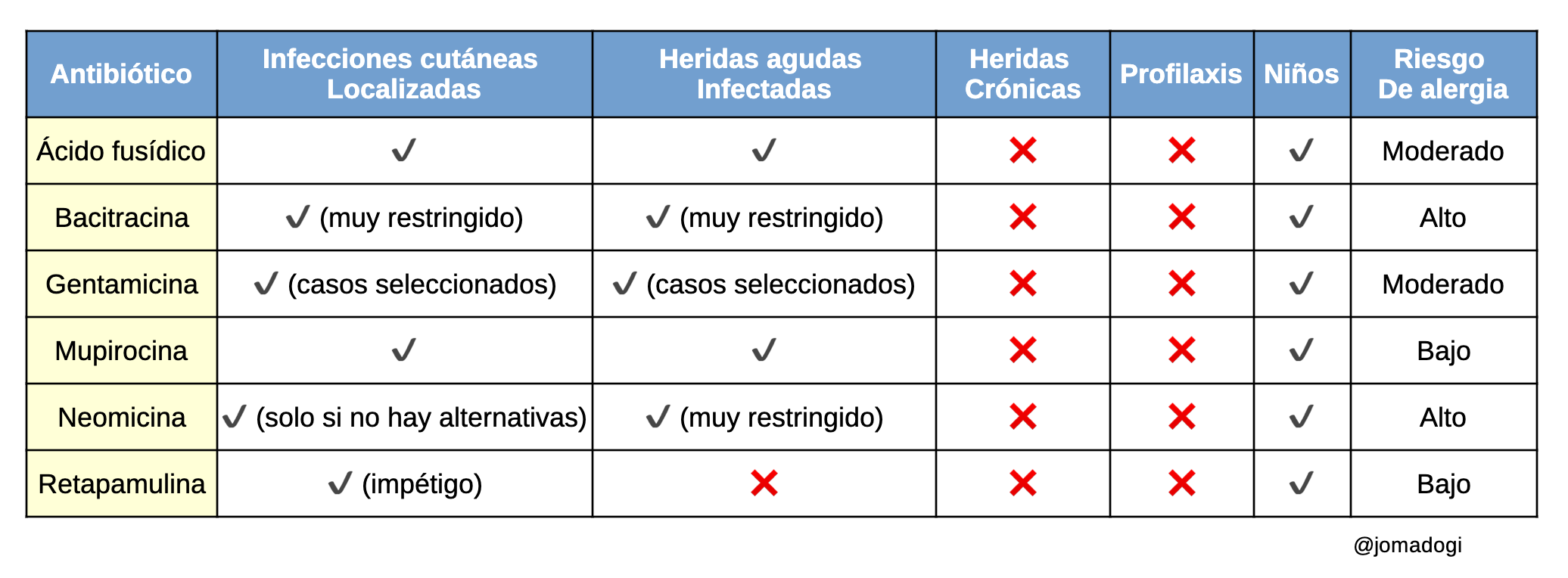
GUÍA DE ANTIBIÓTICOS TÓPICOS, INDICACIONES
Mupirocina 2%
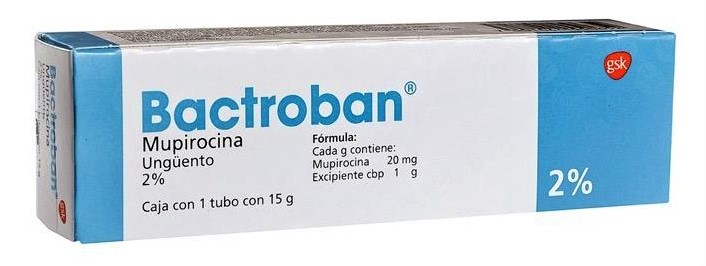
-Indicaciones:
- Impétigo localizado (primera elección)
- Foliculitis localizada
- Heridas agudas infectadas superficiales de extensión limitada
- Descolonización nasal de Staphylococcus aureus (incluido SARM)
-Duración: 5-7 días (máx. 10-14 días en casos excepcionales)
-Contraindicaciones: Heridas extensas, crónicas, uso profiláctico
-Precauciones: Vigilar resistencias; no usar en grandes superficies o mucosas
-Efectos adversos: Picor, escozor, dermatitis de contacto (raro)
Ácido Fusídico 2%

-Indicaciones:
- Impétigo, foliculitis y forúnculos localizados
- Heridas agudas infectadas superficiales (pequeñas)
- Infecciones cutáneas localizadas por Staphylococcus
-Duración: 5-7 días
-Contraindicaciones: Heridas extensas, crónicas, uso profiláctico
-Precauciones: Riesgo creciente de resistencias; no usar prolongadamente
-Efectos adversos: Picor, irritación, dermatitis de contacto
Neomicina (a menudo en combinación con bacitracina y polimixina B)

-Indicaciones:
- Heridas pequeñas infectadas superficialmente, solo si no hay alternativas y en ausencia de alergia
- Quemaduras menores superficiales infectadas (uso restringido)
-Duración: 7-10 días (máx.)
-Contraindicaciones: Heridas crónicas, grandes superficies, profilaxis, antecedentes de alergia
-Precauciones: Alto riesgo de sensibilización y dermatitis alérgica de contacto; no usar en mucosas, oídos, ojos ni en heridas profundas
-Efectos adversos: Dermatitis, ototoxicidad (si se absorbe), nefrotoxicidad (muy raro)
Retapamulina 1%
-Indicaciones:
- Impétigo localizado en adultos y niños mayores de 9 meses (no disponible en todos los países)
-Duración: 5 días
-Contraindicaciones: Heridas extensas, mucosas, uso en heridas profundas
-Precauciones: Alternativa a mupirocina y ácido fusídico
-Efectos adversos: Irritación local, prurito
Bacitracina (a veces combinada con otros antibióticos)
-Indicaciones:
- Heridas menores infectadas superficialmente (uso muy restringido)
-Duración: 5-7 días
-Contraindicaciones: Heridas extensas, crónicas, antecedentes de alergia
-Precauciones: Riesgo de sensibilización; uso cada vez menos frecuente
-Efectos adversos: Dermatitis de contacto, reacciones alérgicas
Gentamicina
-Indicaciones:
- Infecciones cutáneas localizadas por bacterias Gram negativas (casos seleccionados)
-Duración: 7 días (máx.)
-Contraindicaciones: Heridas extensas, mucosas, alergia a aminoglucósidos
-Precauciones: Riesgo de ototoxicidad y nefrotoxicidad si se absorbe; uso muy restringido
-Efectos adversos: Dermatitis, ototoxicidad (raro)
BIBLIOGRAFIA
- Academia española de dermatologia: https://actasdermo.org/es-pdf-13114208
- Asociación española pediatria en AP: https://www.guia-abe.es/temas-clinicos-infecciones-de-la-piel-y-partes-blandas-(ii):-heridas-(tratamiento-profilaxis-general-y-antitetanica)
- Manejo de las infecciones cutáneas: https://www.euskadi.eus/contenidos/informacion/cevime_infac_2018/es_def/adjuntos/INFAC_Vol_26_7_infecciones%20cut%C3%A1neas.pdf
- Gerokomos: Recomendaciones del uso de antimicrobianos en heridas crónicas
- Documento técnico GNEAUPP: antimicrobiano en heridas crónicas
- Sociedad gallega de heridas: apósitos antimicrobianos