La limpieza de las heridas es un acto clave en nuestra práctica diaria, donde la elección de una solución limpiadora puede impactar de forma significativa en la evolución clínica y la seguridad del paciente.
En la actualidad nos encontramos con el debate sobre la idoneidad del jabón para el abordaje de las heridas, particularmente los de elaboración casera. La evidencia actual revela que el 74% de los profesionales sanitarios emplean jabón en el manejo de heridas, especialmente en casos de contaminación evidente o sospecha de infección. Sin embargo, estudios recientes cuestionan esta práctica al demostrarse que soluciones como el suero fisiológico o el agua corriente presentan menor riesgo de toxicidad celular y mayor eficacia en la promoción del tejido de granulación. Los jabones caseros se mantienen como una opción particularmente problemática debido a la variabilidad en su composición química, con capacidad para alterar el pH cutáneo y retrasar los procesos de reparación tisular.
Aspectos fisiológicos de la cicatrización
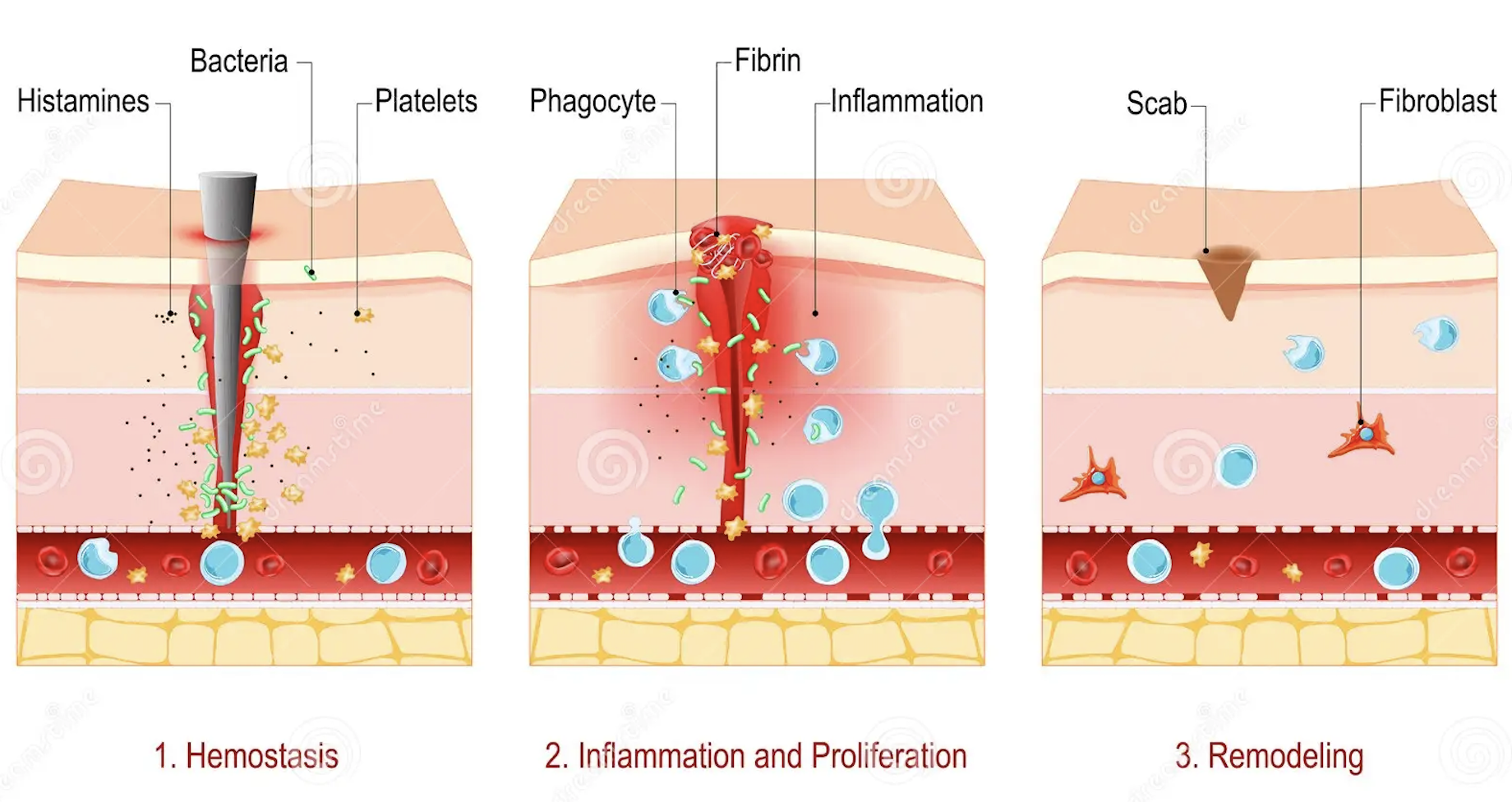
El proceso de cicatrización implica una secuencia coordinada de fases inflamatorias, proliferativas y de remodelación, donde el microambiente de la herida juega un papel determinante. La matriz extracelular requiere un pH ligeramente ácido (5.4-6.5) para optimizar la actividad enzimática y la migración celular, condición que puede verse comprometida por agentes alcalinos como los jabones tradicionales cuyo pH puede variar entre 8.2 y 10.7
Estudios in vitro han demostrado que algunos jabones, especialmente los que contienen tensioactivos fuertes o un pH alcalino como los de elaboración casera, pueden ser citotóxicos para fibroblastos y queratinocitos, células esenciales en la regeneración cutánea. Además de que la alteración del pH y la flora de nuestra piel puede favorecer la colonización por patógenos oportunistas y retrasar la epitelización.
Usos del jabón en la actualidad: tradición vs evidencia

Una encuesta publicada en 2020 (Gerokomos) que recopila datos de 179 profesionales sanitarios revelan que el 43% emplea jabón de forma rutinaria en el cuidado de heridas, principalmente en contextos de contaminación por materia fecal (96.7%) o sospecha de infección (55.4%). Los productos más utilizados incluyen jabones antisépticos iodados (65.4%) y geles con clorhexidina (22%), aunque persiste un 18% de uso ocasional de jabones domésticos no específicos. Esta práctica contrasta con las guías del European Wound Management Association (EWMA), que recomiendan limitar el jabón a casos de alta carga orgánica y siempre combinado con irrigación abundante.
Al revisar un análisis sistemático de 27 estudios comparativos se demuestra que el agua estéril y el suero fisiológico logran tasas de cicatrización equivalentes al jabón antiséptico en heridas agudas, pero con un 63% menos de eventos adversos como dermatitis de contacto o dolor durante las curas. Pese a esto, la «tradición» en el ámbito profesional perpetúa el uso de jabones convencionales, particularmente en áreas rurales.
¿Qué nos dice la evidencia?

Las revisiones sistemáticas y guías clínicas coinciden en que el suero fisiológico y el agua potable son igual de efectivos o superiores al jabón para la limpieza de heridas, con menor riesgo de toxicidad celular y complicaciones locales. El uso de jabón puede reservarse para heridas muy contaminadas, siempre que se trate de productos suaves, específicos para uso cutáneo, y se realice un enjuague abundante para eliminar residuos.
En cuanto al jabón casero, la literatura es clara: su uso está desaconsejado. La dificultad de controlar la concentración de sosa cáustica y el pH final, junto con la ausencia de controles sanitarios, lo convierten en un producto potencialmente irritante y peligroso, especialmente en pieles vulnerables. El Real Decreto 1599/1997 sobre productos cosméticos prohíbe expresamente el uso de jabones sin control de calidad en contacto con piel lesionada, estableciendo requisitos estrictos para la fabricación de jabones destinados a contacto con piel lesionada, exigiendo controles de pH (5.5-7.0), esterilidad microbiana (<100 UFC/g) y ausencia de metales pesados. Los jabones caseros, al carecer de registro sanitario y controles de calidad, infringen el artículo 12.3 de esta normativa, exponiendo a los profesionales a responsabilidades legales en caso de complicaciones. La Agencia Española de Medicamentos (AEMPS) prohíbe expresamente el uso de sosa cáustica en concentraciones superiores al 0.5% en productos de aplicación tópica, límite superado con frecuencia en preparaciones artesanales.
Recomendaciones

El Grupo Nacional para el Estudio y Asesoramiento en Úlceras por Presión y Heridas Crónicas (GNEAUPP) y la European Wound Management Association (EWMA) recomiendan la limpieza de heridas con suero fisiológico o agua potable, reservando el uso de jabón suave solo para casos de suciedad visible o contaminación orgánica, y nunca con jabones caseros.
El uso rutinario de antisépticos o jabones en heridas crónicas no está justificado salvo indicación específica, ya que pueden retrasar la cicatrización y aumentar el riesgo de dermatitis de contacto.
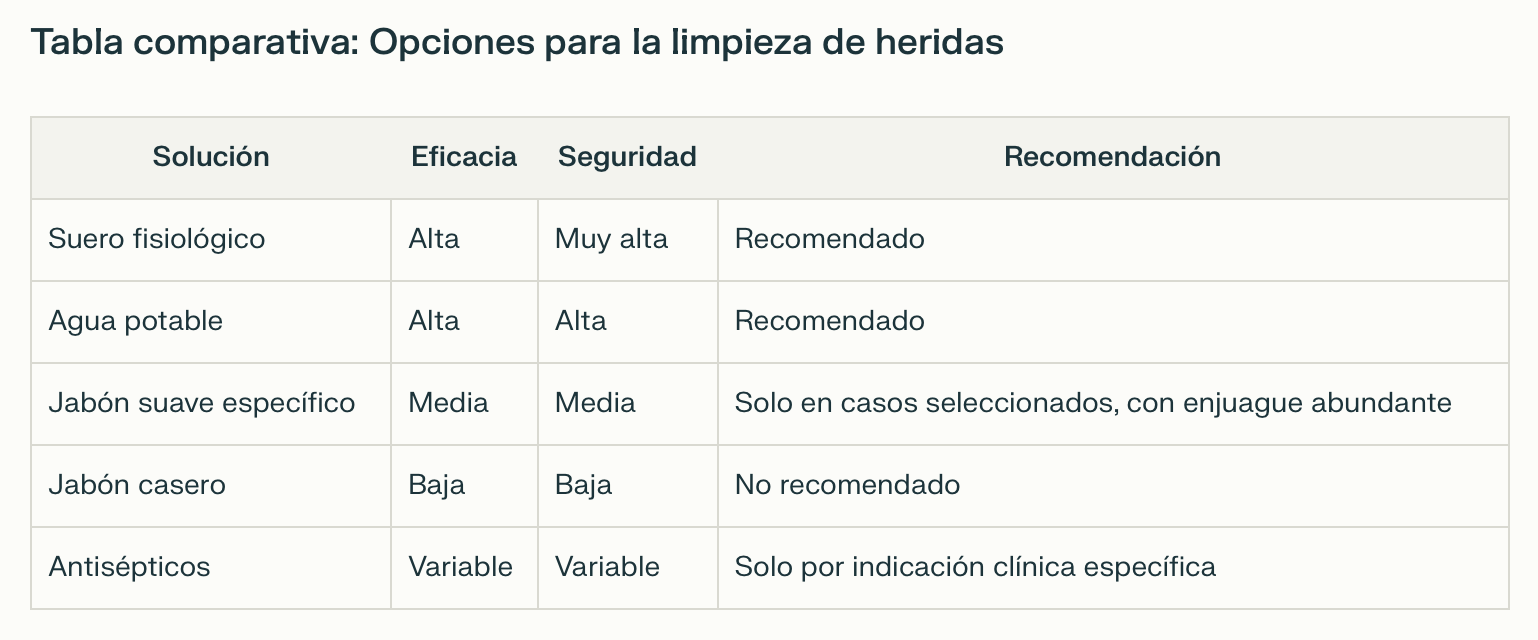
La evidencia actual desaconseja el uso de jabón, especialmente de elaboración casera, en la limpieza de heridas. La mejor práctica es emplear suero fisiológico o agua potable, reservando el uso de jabones específicos solo para situaciones de suciedad evidente y asegurando un enjuague abundante.
Con la entrada de hoy queremos potenciar la idea de que el profesional de enfermería debe liderar el cambio hacia una práctica basada en la evidencia, priorizando la seguridad del paciente y la fisiología de la cicatrización.
Bibliográfia:
Pancorbo Hidalgo P. Investigación sobre heridas. Gerokomos. 2016;27(3):89-90. Disponible aquí
Fernández Salazar S. ¿Es bueno lavar las heridas con jabón casero? Cuidado de las heridas. 2014. Disponible aquí
Beeckman D, Van Damme N, Schoonhoven L, et al. Intervenciones para la prevención y el tratamiento de la dermatitis asociada a la incontinencia en adultos. Cochrane Database Syst Rev. 2016.
Soldevilla Ágreda JJ, Blasco García MC, García González RF, et al. Preparación de lecho de la herida: limpieza y desbridamiento. En: Atención Integral de las Heridas Crónicas. 2a ed. Logroño: GNEAUPP-FSJJ; 2016.
Blanco Blanco J, Blasco García C, Ballesté Torralba J, et al. Recomendaciones sobre la utilización de antisépticos en el cuidado de heridas crónicas. GNEAUPP; 2002.
Moore ZEH, Cowman S. Limpieza de la herida en las úlceras de decúbito. Cochrane Database Syst Rev. 2008;4.
Real Decreto 1599/1997, de 17 de octubre, sobre productos cosméticos. Boletín Oficial del Estado. 1997. Disponible aquí

